
Применение комплексного вмешательства при коррекции пикацизма у ребёнка с РАС, поддерживаемого автоматическим подкреплением
Автор работы: Сеит-Арифова Суваде Абдумаликовна, педагог-психолог ГБУ ОО КРЦ ППМСС, г.Симферополь, выпускница курсов аналитиков поведения уровня ВСВА КМЦ «Педагогика и психология», руководитель курса Жесткова Екатерина Борисовна.
Аннотация
Описан анализ результатов исследования эффективности применения комплексного вмешательства при коррекции пикацизма у ребёнка с расстройством аутистического спектра. Полученные данные свидетельствуют о высокой эффективности поведенческого вмешательства при пикацизме, поддерживаемого автоматическим подкреплением.
Введение
Одной из распространённых проблем среди детей с расстройствами аутистического спектра является пикацизм. Пикацизм (пика/ аллотриофагия/ извращённый аппетит) или поедание несъедобного – это повторяющееся употребление несъедобных продуктов. Matson [6] охарактеризовал пикацизм как наиболее опасный тип самоповреждающего поведения, а также наименее изученный из всех типов отклоняющегося поведения.
Исследование, проведённое при поддержке Центров по контролю и профилактике заболеваний США (CDC), показало, что у 23,2 % детей с аутизмом наблюдается пикацизм [1]. Объекты, которые поедают дети с пикацизмом, могут быть самыми разными, но чаще встречаются бумага, мел, пластик, резиновые предметы, ткань, песок, мелкие камни, сырые крупы, мыло, сигаретные окурки, волосы, шерсть. Реже встречается поедание острых предметов (иголки, булавки, стекло).
Пикацизм – это вид поведения, который вызывает наибольшее беспокойство, так как даже единичный эпизод данного поведения может стать причиной последствий, представляющих угрозу для жизни ребёнка [5; 8]. Могут появиться такие опасные для жизни медицинские осложнения, как кишечная непроходимость и перфорация кишечника, удушье, инфекционные осложнение и отравления [9; 10]. Также могут возникать менее опасные, но достаточно серьёзные последствия: дефицит питания, заболевания полости рта и зубов, синдром раздраженного кишечника, запоры [4]. И, конечно, пикацизм оказывает значительное влияние на качество жизни ребёнка и его семьи, в частности, может привести к социальной изоляции.
С точки зрения зарубежных медицинских исследований, поедание несъедобного может быть вызвано состояниями, сопровождающимися повышенным чувством голода, дефицитом тех или иных веществ в организме (железа, цинка и др.) [9], поражением определенных участков головного мозга, а также быть связано с приемом некоторых препаратов. С позиции прикладного анализа поведения обозначены следующие возможные причины пикацизма:
- ребенок не различает, что можно есть, а что нельзя;
- проблемное поведение может подкрепляться окружающими, так как они предоставляют ребенку внимание в связи с этим поведением;
- доступ к желаемому, когда именно тот или иной предмет во рту дает желаемые ощущения;
- возможность избежать требований.
Однако результаты современных исследований свидетельствуют о том, что в подавляющем числе случаев у детей с РАС пика подкрепляется автоматически [4], например, получением специфических ощущений посредством собственных действий или избавлением от неприятной стимуляции.
В отношении пикацизма не разработано единого терапевтического протокола, однако многочисленные исследования подтверждают возможность существенного снижения пикацизма путём проведения поведенческого вмешательства. McAdam et al. (2004) провели обзор исследований по пикацизму и выделили следующие виды вмешательства, упомянутые в литературе [7]:
- необусловленное подкрепление;
- дифференцированное подкрепление;
- обучение дискриминации;
- сверхкоррекция;
- негативная сверхкоррекция (описание данного вмешательства содержится в справочнике Макото Шибутани [2, 90с.]);
- тайм-аут;
- физическое ограничение;
- обусловленное воздействие аверсивными стимулами.
Исходя из вышеизложенного, снижение частоты поведения пикацизма крайне важно для безопасности ребенка, коррекция этого поведения имеет высокий уровень социальной значимости и способствует улучшению качества жизни ребёнка и его семьи. Именно поэтому нами было принято решение проведения исследования, направленного на снижение уровня пикацизма у ребёнка с РАС.
Целью данного исследования является изучение влияния применения комплексного вмешательства на снижение пикацизма у ребёнка 3 лет с расстройством аутистического спектра.
При организации и проведения исследования мы опирались на статью «Clinical Outcomes of Behavioral Treatments for Pica in Children with Developmental Disabilities» [3], в которой авторы Nathan A Call 1, Christina A Simmons, Joanna E Lomas Mevers, Jessica P Alvarez, учитывая потенциальную опасность пикацизма, решили провести вмешательство, направленное на снижение уровня данного поведения до нуля.
Участник исследования (имя изменено): Александр, мальчик 3 лет с расстройством аутистического спектра, с высокочастотным проявлением нежелательного поведения (пикацизма), мешающим приобретению новых навыков и социализации.
Понимание обращенной речи значительно затруднено, вокальная речь отсутствует, использует систему альтернативной коммуникации PECS (2 уровень) и небольшое количество жестов.
Пикацизм проявляется следующим образом: грызёт, жуёт, проглатывает резиновые предметы; облизывает, пытается откусить часть от круглого предмета (мяч, попрыгунчик, воздушный шарик); помещает в рот и проглатывает сухое, сыпучее (песок, известь, мел, сырые макароны, крупы); помещает в рот булавки, иголки, различные тонкие палочки.
Зависимой переменной в этом исследовании были попытки поместить в рот несъедобные предметы. Пикацизм определялся как любая попытка поместить в рот и откусить несъедобный предмет.
Условия, в которых применялось вмешательство: особых условий во время проведения исследования не создавалось, вмешательство велось в естественной среде (дома).
Описание процедуры.
Наблюдение до начала вмешательства проводили в естественной среде (дома), где обычно возникало целевое поведение; сбор данных проводили, чтобы убедиться в экологической и социальной валидности планируемого вмешательства. При выборе цели вмешательства и процедур проводили обсуждение их важности, приемлемости и выполнимости совместно с родителями.
Данные собранные до процедуры:
От родителей (законных представителей):
- описание топографии поведения;
- данные по Шкале оценки мотивационных условий (MAS, 1986).
Топография исследуемого поведения: ребёнок грызёт, жуёт, проглатывает резиновые предметы; облизывает, пытается откусить часть от круглого предмета (мяч, попрыгунчик, воздушный шарик); помещает в рот и проглатывает сухое, сыпучее (песок, известь, мел, сырые макароны, крупы); помещает в рот булавки, иголки, различные тонкие палочки.
Данные по Шкале оценки мотивационных условий (MAS, 1986):
- сенсорная стимуляция – 20 баллов;
- привлечение внимания – 11 баллов;
- избегание требований – 5 баллов;
- получение доступа к желаемому – 0.
Предварительная гипотеза о функции: сенсорная стимуляция.
Процедура экспериментального анализа.
Экспериментальный анализ был проведен 27.06.2021 г. дома для следующего поведения: ребёнок берет в руки несъедобный предмет, помещает его в рот и пытается откусить.
Исследование проведено в 7 условиях. Результаты экспериментального анализа для поведения пикацизма позволили нам подтвердить гипотезу о том, что поведение имеет функцию — «сенсорная стимуляция». Дальнейшее продолжение исследования было признано нецелесообразным и спорным с точки зрения этики, полученных данных, было достаточно для подтверждения нашей гипотезы.
Подготовительный этап.
На подготовительном этапе были даны следующие рекомендации:
- создание безопасной среды (убрать из доступа всё несъедобное, представляющее для ребёнка особый интерес: поместить все крупы в плотно закрывающиеся контейнеры; хранить опасные предметы на верхних полках, к которым у ребёнка нет доступа и установить запоры на нижние шкафы);
- расширение репертуара мотивационных стимулов и деятельности (обучение игре с резиновыми игрушками и с другими предметами по назначению; развитие навыка делать отметки, каракули, точки на бумаге или картоне мелками; обучению пересыпанию песка, круп и др.).
Также на данном этапе семье было рекомендовано получить консультации врача-педиатра, гастроэнтеролога и стоматолога. Медицинские аспекты пикацизма были исключены.
Результаты функционального анализа позволили предположить, что у участника исследования пикацизм поддерживается автоматическим подкреплением, что определило выбор индивидуально вмешательства для участника.
Описание дизайна, с помощью которого проводилась оценка эффективности вмешательства: в оригинальном исследовании был применён реверсивный дизайн исследования. В связи с опасностью данного поведения и осуществлением процедур вмешательства не в исследовательском центре, а в условиях клинической практики, нами было принято решение о применении ABCD дизайна.
А — фон: перед началом вмешательства у участника был измерен фоновый уровень пикацизма. В помещении оставляли предметы, напоминающие те, которые ребёнок помещает в рот, родителю давали необходимые инструкции.
Сбор данных осуществлялся в ходе прямого наблюдения, фиксировалась частота эпизодов в минуту.
В — формирование дифференцировки + блокировка и перенаправление (RIRD). Для формирования различения был использован протокол «Грызть можно/грызть нельзя». Все попытки потянуть в рот предметы из коробки «Грызть нельзя» блокировались и ребенка перенаправляли к предпочитаемому предмету или деятельности (RIRD).
С — NCR+DRA. На данном этапе вмешательства применили необусловленное подкрепление (NCR 5 минут с шагом 30 минут). Подкрепление любых попыток грызть из коробки «Грызть можно», а также подкрепление функциональной деятельности с предметами из коробки «Грызть нельзя» (DRA), где в качестве подкрепления ребёнку предоставляли предпочитаемое съедобное поощрение.
D — NCR+DRA+Тайм-аут. С учётом большого разброса данных в следующей фазе ввели дополнительный компонент – тайм-аут (если участник пытался потянуть в рот предмет из коробки «Грызть нельзя» (например, наушники, картон, мел) у него забирали предмет и возвращали через 3 минуты. Если ребёнок совершал с предметами функциональные действия, например, наушники слушал, рисовал мелом на картоне, он тут же получал подкрепляющий стимул.
Для конечной фазы вмешательства D2 было принято решение применить комплексное вмешательство NCR+DRA+Тайм-аут, как подтвердившее свою наиболее высокую эффективность.
Данные исследования представлены на следующем графике.
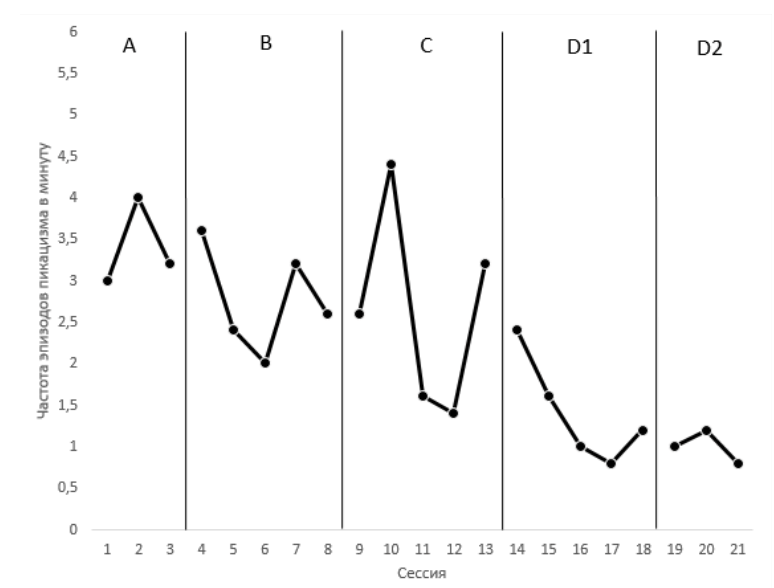
На фоновом уровне (А) наблюдалась высокая частота эпизодов пикацизма в минуту (в среднем – 3,4 в мин.). На первом этапе вмешательства (В), включающего формирование дифференцировки и блокирование реакций и перенаправление, частота пикацизма снизилась, но не незначительно (в среднем – 2,76 в мин.), в сравнении с фоновым уровнем (А). Данные этапа вмешательства С (NCR + DRA) свидетельствуют о большом разбросе данных, от 1,4 до 4,4 раз в минуту. На следующем этапе (D1), добавление процедуры тайм-аута к NCR+DRA привело к значительному снижению частоты пикацизма (в среднем – 1,2 в мин.). На конечной фазе вмешательства (D2) мы также можем отметить снижение частоты пикацизма до 1 раза в мин. (сессия 20-22), что подтверждает эффективность проведенного вмешательства.
Заключение.
Проведенное исследование считаем валидным и экспериментально доказывающим возможность применение комплексного вмешательства при коррекции пикацизма у ребёнка с РАС, поддерживаемого автоматическим подкреплением. Снизить частоту эпизодов пикацизма до нуля в рамках исследования нам не удалось, так как автоматическое подкрепление создаёт определённые трудности при проведении коррекции данного поведения [4]. Однако, принимая во внимание тот факт, что даже единичный эпизод данного поведения может стать причиной последствий, представляющих угрозу для жизни ребёнка, нами было принято решение продолжить исследование и достигнуть снижения частоты пикацизма до нуля.
Литература.
- Александр Д.Д., Лунде С.Э., Бергер Д.Э. Желудочно-кишечная симптоматика у взрослых с пикацизмом и аутизмом // Аутизм и нарушения развития. 2020. Том 18. № 4. С. 3–12.
- Джон О. Купер, Тимоти Э.Херон, Уильям Л.Хьюард. Прикладной анализ поведения. Пер. с анг. – М.: Практика, 2016. – 864 с.
- Шибутани М. Визуальный словарь АВА: Иллюстрированный справочник основных понятий прикладного анализа поведения / Макото Шибутани; пер. с англ. Д. Жарниковой; предисл. Н.Н. Алипова. – Екатеринбург: Рама Паблишинг, 2021. – 192 с.
- Call, N. A., Simmons, C. A., Mevers, J. E. L., & Alvarez, J. P. (2015). Clinical Outcomes of Behavioral Treatments for Pica in Children with Developmental Disabilities. Journal of Autism and Developmental Disorders, 45(7), 2105-2114. https://doi.org/10.1007/s10803-015-2375-z
- Decker, C. J. (1993). Pica in the mentally handicapped: A 15-year surgical perspective. Canadian Journal of Surgery, 36, 551–554.
- Matson J.L., Belva B., Hattier M.A. et al. Pica in persons with developmental disabilities: Characteristics, diagnosis, and assessment. Research in Autism Disorders, 2011, vol. 5, no. 4, pp. 1459—1464. DOI:10.1016/j.rasd. 2011.02.006
- McAdam, D. B., Sherman, J. A., Sheldon, J. B., & Napolitano, D. A. (2004). Behavioral Interventions to reduce the pica of persons with developmental disabilities. Behavior Modification, 28, 45–72.
- McLoughlin, I. J. (1988). Pica as a cause of death in three mentally handicapped men. British Journal of Psychiatry, 152, 842–845
- Rose, E. A., Porcerelli, J. H., & Neale, A. V. (2000). Pica: Common but commonly missed. Journal of the American Board of Family Practice, 13, 353–358. b
- Williams, D. E., & McAdam, D. (2012). Assessment, behavioral treatment, and prevention of pica: Clinical guidelines and recommendations for practitioners. Research in Developmental Disabilities, 33, 2050–2057.